Ultimo Aggiornamento 27 Settembre 2024
Sanità, Errori & Dati Statistici
Muovendo dall’ovvia constatazione della fallibilità umana, non sorprende dover rilevare che gli errori accadono in tutti gli ambiti professionali e, quindi, anche in sanità. Un errore sanitario viene considerato un “evento avverso” quando cagiona un danno ad un paziente.
Secondo gli ultimi dati disponibili, diffusi dall’O.M.S. con il recente report 2018 sulla qualità dei servizi sanitari, il 10% dei pazienti va incontro ad un evento avverso durante il trattamento sanitario. Dieci pazienti su cento, dunque, riportano una lesione – più o meno grave – quale conseguenza non voluta di pratiche assistenziali. Di questi dieci pazienti, sette contraggono una infezione ospedaliera, che nell’1% dei casi li condurrà direttamente al decesso.
Quindi nel nostro Paese, sui circa 9/10 milioni di ricoveri ospedalieri, sono quasi un milione i pazienti che restano vittima di un errore sanitario ogni anno; tra loro:
- 6/700 mila pazienti riportano infezioni correlate all’assistenza sanitaria;
- 6/7 mila pazienti muoiono per cause direttamente riconducibili all’infezione;
- 3/3,5 mila di questi decessi annui sarebbero astrattamente prevenibili.
Si tratta di stime, naturalmente. Perché in Italia, a ben vedere, non ci sono statistiche veramente attendibili sugli errori medico-sanitari.
Quelle esistenti, in realtà, sembrerebbero deporre per una progressiva diminuzione degli eventi avversi in sanità, delle conseguenti denunce e degli importi risarcitori erogati.
Ad esempio, la relazione conclusiva della Commissione Parlamentare di inchiesta sugli errori in campo sanitario, istituita con deliberazione della Camera dei Deputati il 5 novembre 2008, ha messo in luce che le denunce di sinistri hanno avuto un andamento crescente dal 2006 al 2009, per poi iniziare a ridursi nel biennio 2010-2011, al punto che il numero degli eventi avversi nel 2011 è tornato al valore rilevato nel 2008.
Più marcata sarebbe la flessione nell’importo dei risarcimenti erogati dalle Aziende Sanitarie interessate dall’indagine: nel 2011 si sarebbe verificata una diminuzione del 75% rispetto alle somme versate nel 2006 (da quasi 200 milioni di euro nel 2006, a meno di 50 milioni di euro nel 2011).
Anche secondo il Bollettino Statistico sui rischi da responsabilità civile sanitaria in Italia, diffuso dall’Istituto per la Vigilanza sulle Assicurazioni alla fine dell’anno 2017, ci sarebbe stata una netta diminuzione delle domande di risarcimento danni tra il 2010 e il 2016. In particolare, le imprese assicuratrici hanno ricevuto nel 2016 circa 15.000 denunce di sinistro, rispetto alle circa 30.000 pervenute nel 2010. Questa flessione è determinata sia dalla diminuzione del tasso di denunce per struttura (-56% per le strutture pubbliche, -23% per quelle private), sia dal maggiore ricorso delle Aziende Sanitarie a forme di autoritenzione del rischio sanitario, con conseguente insussistenza di una copertura assicurativa.

Queste statistiche, tuttavia, danno conto soltanto dei casi in cui c’è stata una denuncia o una richiesta risarcitoria da parte del paziente o dei suoi congiunti.
Tutte le altre vicende restano nell’ombra, essenzialmente a causa della tradizionale resistenza degli operatori sanitari a segnalare in maniera spontanea gli eventi avversi (molto spesso per timore delle relative ripercussioni).
Dunque, il numero effettivo degli errori che si verificano in sanità è di assai ardua identificazione. L’unico dato certo è che gli eventi riportati dalle statistiche sono di gran lunga inferiori rispetto a quelli effettivamente verificatisi.
L’auspicio è, allora, che possa trovare compiuta attuazione la norma che prevede l’obbligo per tutte le strutture pubbliche e private di attivare una adeguata funzione di monitoraggio, prevenzione e gestione del rischio sanitario (cd. risk management), al fine di realizzare idonei percorsi di monitoraggio e di prevenzione delle criticità più frequenti in ambito sanitario, ai sensi dell’art. 1, comma 539, lettera a), legge 28 dicembre 2015, n. 208.
In proposito, si deve rammentare che l’art. 16 della legge Gelli ha – condivisibilmente, onde incentivare l’adempimento degli obblighi di segnalazione – introdotto il principio per cui “I verbali e gli atti conseguenti all’attività di gestione del rischio clinico non possono essere acquisiti o utilizzati nell’ambito di procedimenti giudiziari”.
La consapevolezza delle possibili cause di errore è una condizione preliminare fondamentale per stabilire contromisure appropriate, nonché per consentire al sistema sanitario la possibilità di “imparare dagli errori” e migliorarsi.
L’errore medico, del resto, è spesso la punta di un iceberg, somma di altre criticità organizzative. Infatti, salvo casi eccezionali di macroscopiche responsabilità individuali, anche gli errori del singolo sanitario affondano le radici in cause sistemiche cosiddette “latenti”. Queste ultime sono costituite, ad esempio, da ambienti strutturali o macchinari obsoleti, dalla mancanza di standard clinici adeguati, da una bassa densità di personale, da una erronea organizzazione degli spazi o dei turni di lavoro.
Sono cause che nascono molto lontano dal paziente (per lo più, da decisioni gestionali), e possono rimanere sconosciute per lungo tempo. Esse, nondimeno, costituiscono terreno fertile per un errore individuale, che può avere un impatto immediato, anche gravissimo, sulla condizione del paziente.
La qualità dei servizi è un tema centrale oltre che una sfida per ogni sistema sanitario, non solo per l’indiscutibile importanza della tutela della salute collettiva, ma anche perché servizi sanitari scadenti comportano ingenti sprechi di denaro.
Stando al citato rapporto dell’O.M.S., ad esempio, il 15% della spesa sanitaria viene consumato per rimediare agli errori medici. Pertanto, dato che nel 2016 la spesa sanitaria corrente in Italia è stata pari a quasi 150 miliardi di euro (dati I.S.T.A.T.), può dedursi che nel nostro Paese si spendano circa 22,5 miliardi di euro all’anno in conseguenza degli eventi avversi.
Per inciso, va tenuto presente che solo una piccola porzione di questo importo è destinata a compensare economicamente i pazienti che siano rimasti vittima di un errore; i risarcimenti erogati per episodi di cd. “malasanità”, infatti, sono enormemente inferiori rispetto ai costi sanitari che il sistema sopporta in termini di prolungamenti delle degenze e di cure aggiuntive.
Pertanto, di fronte alla cronica scarsità di risorse che notoriamente affligge il nostro sistema sanitario, è proprio la carenza di qualità delle prestazioni assistenziali il vero costo che non possiamo permetterci di sostenere.
 CLICCA QUI PER SCARICARE L’ESTRATTO DELL’INTERVISTA ALL’AVV. GABRIELE CHIARINI SU “RESIDENZE SANITARIE”
CLICCA QUI PER SCARICARE L’ESTRATTO DELL’INTERVISTA ALL’AVV. GABRIELE CHIARINI SU “RESIDENZE SANITARIE”
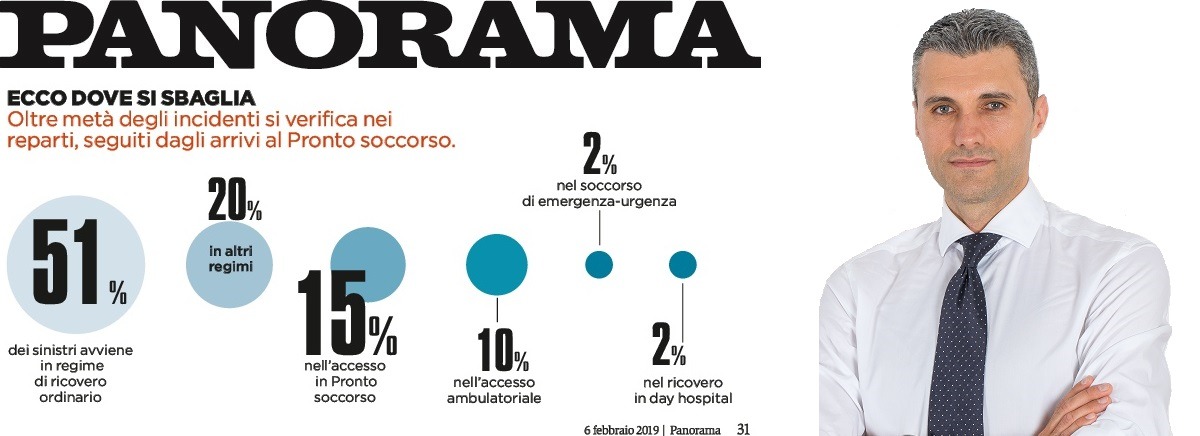 CLICCA QUI PER SCARICARE L’ARTICOLO SU “PANORAMA” IN TEMA DI ERRORI IN CORSIA E PREVENZIONE DEL RISCHIO SANITARIO
CLICCA QUI PER SCARICARE L’ARTICOLO SU “PANORAMA” IN TEMA DI ERRORI IN CORSIA E PREVENZIONE DEL RISCHIO SANITARIO

